トピックス(新興・再興感染症など)
エイズやエボラ等の新しい感染症の流行、ペスト、結核などのすでに制圧されたと考えられていた感染症の再流行について、その時々のトピックスを載せていきます。
1 ドイツでのラッサ熱患者の死亡:平成12年2月1日
WHO情報(1月13日)によると、ドイツの23歳の女子学生がラッサ熱と臨床的に診断され、ハンブルグ(ドイツ)の研究所の検査で確認されました。
この学生は、昨年11月から12月を西アフリカのガーナとコートジボアールで過ごしましたが、1月2日に発熱が出現しました。彼女はポルトガルのリスボン経由で1月7日ドイツに帰国し、インフルエンザ様症状で直ちに総合病院に入院しました。症状が急速に悪化したため、1月11日Wuerzburg病院の熱帯医学科に転院し、隔離病棟で検査、治療を行ないましたが1月15日(現地時間)に死亡しました。その他の人への感染の危険性は、血液や体液との接触が必要なため極めて低いと考えられていますが、患者の関係者に対して接触がなかったか調査が行なわれています。ドイツ当局は、ポルトガルからドイツへの同便に搭乗した旅行者に、もし体調に異常がみられた場合(発熱:38.5℃以上、インフルエンザ様症状)、保健当局に連絡するよう警告しました。WHOはポルトガル保健当局と協力し、旅客らがこの学生と旅行期間中およびポルトガルにおいて接触がなかったか追跡しています。

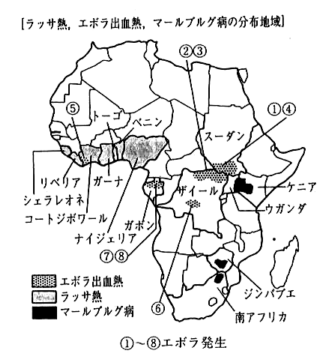
**ラッサ熱**
西アフリカ(シエラレオーネ、リベリア、コートジボアール、ガーナ、ナイジェリア)に多くいる野ネズミの一種(マストミス)が唾液や尿中に多量のウイルス(アレナウイルス科)を排出しますが、主としてそれらに汚染された食物を介して、また、これらのものを埃として吸い込んだり、時には直接ネズミに噛まれることによっても感染するとされています。西アフリカの現地では、毎年20~40万人もの人が感染していると推察されていますが、日本からの一般的な旅行者が感染する危険性はほとんどないと考えて良いと思われます。しかしながら、ヒトからヒトへの感染が、血液を主とした体液や排泄物との直接接触で現地では多数発生していますので、医療関係の活動を現地で行なう人は充分な注意が必要です。その他、流行地域でウイルスを含んだ埃を吸い込んだりした場合以外、先進国において患者と接した時などには空気・飛沫感染等は起こらないと考えられています。ネズミの尿に汚染された食べ物や患者さんとの直接接触による感染がそのほとんどですので、飛行機内で感染する可能性は患者さんの血液を触ったりした場合などの例外的な状況を除いては、先ず考えられませんのでそれほど心配する必要はありません。
この病気の症状としては、発熱(38.5℃~41℃)を始めとしたインフルエンザ様症状や胸膜浸潤、それに皮下出血等が見られますが、重症化すると結膜・消化管から出血し、ウイルス性出血熱に分類されています。一般的にウイルス性出血熱では致死率といって、病気に罹れば死亡してしまう率は高いのですが、ラッサ熱にはリバビリンという非常に有効な抗生物質が在り、これを用いると死亡率を大きく下げることが出来ると言われています。
2 インフルエンザについて:平成12年 1月28日
インフルエンザの発生が多数報告されています。昨年度の流行以降、新聞やテレビなどでインフルエンザによる死亡例が例年になく大々的に取り上げられたことから大きな社会的関心と、一部では社会的不安が広がりました。昨年度の愛知県内の流行規模(名古屋市を含む)は、集団かぜ患者数21,893名で、過去5年間では平成9年度の患者数(38,382名)に次ぐものでした(愛知県インフルエンザ対策委員会資料)。また、厚生省の発表によれば昨年の全国の患者発生数は866,116名(一昨年は1,275,192名)でした。
流行の状況を知るために定点と呼ばれる医療機関が愛知県内に指定されていますが、主としてこれらの定点から当衛生研究所に寄せられた"うがい液"から実際に検出されたウイルスの数も昨年は120株と一昨年度の71株以上と(ちなみに、平成8年度は27株でした)、過去5年間で最多でした。
**今冬の愛知県での発生状況
1) 患者発生数(平成12年 1月20日現在)
愛知県(名古屋市等も含める)でのインフルエンザの集団発生は、患者数2,620名(前年同期640名)、欠席者数1,691名(前年同期351名)、防疫措置を受けた施設数97施設(前年同期18施設)と集団発生に関連した患者数などについては前年の5倍程度となっております。
2)インフルエンザウイルスの検出数(平成12年 1月21日現在)
愛知県(名古屋市を除く)におけるこの冬最初のインフルエンザウイルスの検出は、11月末に津島保健所管内の医院からインフルエンザ様の疾患として検査依頼が当衛生研究所に寄せられた7名のうち5名の患者さんのうがい液からインフルエンザA:ソ連型ウイルス(H1N1)が12月6日に検出されました。これらの患者さんは集団発生によるものでは無く、学校等での集団発生から県内で初めてインフルエンザのウイルスが検出されたのは上に述べた名古屋市内の小学校での集団発生からで、同じくAソ連型ウイルスが12月10日に検出されました。その後、愛知県内では5件の集団発生からAソ連型が合わせて31株(前年同期はAソ連型0株、A香港型は7株)、病院へかかった患者さんからは6株の合わせて37株が検出されています。愛知県におけるこの冬のインフルエンザの特徴は、A香港型ウイルスの検出数が少なく、現在までのところ病院へかかった患者さんから2株が検出されているだけで、後述の全国におけるウイルスの検出状況と比べると(Aソ連型727株:A香港型522株)格段に少なくなっています。
**全国での発生状況
1)患者発生数(平成12年 1月15日現在)
全国での集団発生による患者数は18,974名(前年同期3,900名)、学級閉鎖や休校などの防疫措置を受けた施設数は716施設(前年同期156施設)と、昨年同期と比べるとの約5倍に増加しています。
2)インフルエンザウイルスの検出数(平成12年 1月21日現在)
公表されている最新のデータである1月21日現在の資料では、全国でAソ連型が727名、A香港型が522名、B型が1名から検出されています。ほとんどの地域では、Aソ連型とA香港型の混合流行となっています。
**ワクチン(予防接種)について:
新聞やテレビでの報道で皆様ご存知の様に、現在インフルエンザの予防接種は不足しています。今後新たな入荷が予定されている医療機関もあるように聞きますが、もし、非常に多くの県民が予防接種を希望されると仮定すると、とても全員には行き渡りません。限られた資源(インフルエンザワクチン)を効果的に利用するために以下のことも考慮に入れてください。
- インフルエンザの予防接種は絶対的なものではありません。
- 予防接種を受けたほうが良いとされているのは、65歳以上の年配の人、5歳以下の子供達、それに、呼吸器や心臓に持病のある人、免疫抑制剤などの治療を受けている人とされています。
- ワクチンの種類が外国のものとは完全に同じではないので確定的なことは言えませんが、予防接種が有効なのは#2で述べた人達がインフルエンザにかかった場合に重症化することを防ぎ、入院の必要性を減らし、死亡数を減らすことだとされています。つまり、インフルエンザにかかること自体を防ぐ効果はそれほどで有効ではないと一般的には言われています。
今冬のインフルエンザワクチンには、A香港型(シドニー類似株)、Aソ連型(北京類似株)およびB型(山東)の3種類のウイルスに対するものが混合されています。これらの型はこの冬国内で現在(1月21日)までに検出されているA香港型およびAソ連型のウイルスに適合していますので、予防接種を受けた人では効果が充分に期待されます。ワクチンをここ数年間に接種したことのある人やここ数年間にインフルエンザに感染したことのある人では、1回の接種でも効果があると考えられます。また、インフルエンザの予防接種を受けると、高齢者がインフルエンザにかかった場合でも肺炎になるなどの重症化を防ぐのに約80%の効果が認められると報告されています。これに対して、小児の未感染者では2回接種することが望ましいとされています。
* *その他の予防法:
決して気休めでは無く、キチンと行なえばかなり効果的です!
インフルエンザウイルスは、くしゃみ・せきなどの飛沫によって感染しますから、以下のことを実行して下さい。
- 外から帰ったら必ずうがいをする(外出時も機会をみて、うがいをして下さい。のどについたウイルスが体内に侵入する前に洗い出すだけでなく、うがいによりのどの乾燥を防ぎ、粘膜の抵抗力を強めることが期待できます。



- できるだけ人混みを避ける。
- マスクをする(普通のマスクはウイルスが素通りしてしまうためウイルスを除く効果はあまりありませんが、のどなどの粘膜を乾燥から防ぐことにより抵抗力を強めます。また、フィルターマスクなどはある程度の効果があると考えられます。)。
- 手洗いをする。
- 家庭では加湿器で部屋の乾燥を防ぐ(インフルエンザウイルスは湿度に弱い、また、粘膜の乾燥を防ぐ効果もあります。)。
- 換気をよくしてウイルスを部屋から出してしまう。


国立健康危機管理研究機構・感染症情報提供サイトも参考にして下さい。
3 レジオネラ属の菌について
レジオネラ菌は、1976年に米国の東海岸の都市フィラデルフィアで開催された全米在郷軍人大会の参加者の間に多発した原因不明の肺炎を主な症状とする患者から初めて分離された細菌です。
**レジオネラが原因で起こる病気
臨床症状から肺炎を主な症状とする型(肺炎型)と肺炎を伴わない比較的軽症で発熱だけを主症状とする型(熱型)に分かれています。
本菌による感染は、目に見えない水滴、すなわちエアロゾルの吸入や誤嚥により成立すると考えられ、免疫不全症候群(エイズなど)、ガン、糖尿病などによって体の免疫力が低下した人が発症しやすいので日和見感染(健康なヒトは病気にかかりにくいが、免疫力の低下した人は病気にかかりやすい)と呼ばれています。
つい25年前に発見されたばかりの菌ですが、その後の研究で、この菌は土壌や自然環 境水等に広く分布し、空調用冷却塔水、浴槽水等からもよく検出されています。例えば、東京都衛生研究所における調査でも冷却塔水246試料中125試料(50.8%)、24時間風呂の浴槽水97試料中80試料(82.5%)からレジオネラが検出されましたが、一般風呂(通常の家庭風呂)30試料からはこの菌の仲間は全く検出されなかったと報告されています。また、1996年7月には東京都内の大学病院で、加湿器の水がこの菌で汚染されていたことから新生児1名が死亡する事故が発生しています。
現在、これらの水のレジオネラ汚染に対する衛生基準は設定されていませんが、「新版レジオネラ症防止指針」(厚生省監修)によると、検査の結果レジオネラ属菌(レジオネラ属とよばれるレジオネラ菌の仲間)が検出された場合の対応は以下のとおりとなっています。
1)人が直接吸引する可能性のない場合
102CFU/100ml(CFU:Colony Forming Unit)以上のレジオネラ属菌が検出された場合、直ちに清掃・消毒等の対策を講じる。また、対策実施後は検出菌数が検出限界(10CFU/100ml未満)以下であることを確認する。
2)浴槽水、シャワ-水等を人が直接吸引するおそれがある場合
レジオネラ族菌数の目標値を10 CFU/100ml未満とし、レジオネラ属菌が検出された場合、直ちに清掃・消毒等の対策を講じる。また、対策実施後は検出菌数が検出限界以下であることを確認する。
**予防法
レジオネラ菌は、30℃前後の温度の水中にいるアメーバの中で増えやすく、増えた菌のいる水が目に見えない非常に小さな水滴(エアロゾル 夏の空調 用冷却塔水、バブルジェットの付いた浴槽:特に24時間風呂などの水を毎日交換しないもの、加湿器の水などで発生しやすい)に含まれて空気中に拡がり、そのエアロゾルを 吸い込んだり、誤まって飲み込んだりすることによって感染します。したがって、レジオネラ菌を増やさないこと(水の頻繁な交換、洗浄など)、エアロゾルを発生しにくくすること(空調用冷却塔を新しいインバーター製に交換する、毎日水を交換しない場合 はバブルジェットを使用しない、その他、レジオネラ菌が増える可能性のある水をエアロゾル化しない)などの方法が最も効果的です。また、70℃の熱に5秒以上レジオネラ 菌を曝すとこの菌は死んでしまいます。0.4ppmの濃度の塩素を用いても、15分以上で死滅します。
5 結核感染症:1999年 9月
愛知県下で発生する結核患者は過去3年間に新登録患者数が32.9人/10万人から33.7人/10万人へと増加し、さらに菌陽性罹患率(16.2/10万人)も全国(15.2/10万人)と比較して多く認められている。一方、東京都、及び全国では学校・病院等において 集団感染も報告され、薬剤耐性菌による院内感染も報道されており、この地域への蔓延も懸念されている。また、米国ではエイズ患者の間に多剤耐性菌による集団感染が病院厚生施設などで多発し、大きな問題となった。
このような状況をふまえ、厚生省は平成11年7月に結核非常事態宣言を出した。 結核感染症の蔓延防止対策としては、早期の診断及び治療が極めて重要であり、遺伝子診断(PCR法)等の迅速診断法が開発されている。(愛知県衛研・技術情報Vol.23 No.4 1999 : 結核感染症の迅速診断法、平成11年12月発行[PDFファイル])
6 マレーシアにおけるヘンドラ様ウイルス(ニパ〈Nipah〉ウイルス)の流行:1999年8月
今年3月頃からテレビや新聞等で報道され、注目されていたマレーシアにおける脳炎の流行は収束しました。原因としては、初期にはその症状から日本脳炎が疑われていましたが、ヘンドラ様ウイルス(現在はニパ〈Nipah〉ウイルスと呼ばれる)が原因であると考えられています。患者のほとんどはブタと濃厚な接触のある人に限られており、特に発症ブタのいる地域で働いている人に限られています。ニパウイルスの伝播阻止対策として、流行地域での発症ブタのと殺処分が進められました。(国立感染症情報センター・インターネットより)
現地への通常の旅行者は、全く心配する必要はありませんが、獣医等でブタの血液に触れることがある場合は注意が必要です。
- 注) ヘンドラウイルス(モービリウイルス)
-
1994年に発見され、ハシカ、ジステンバー、リンダーペスト(牛疫)の総称である。
オーストラリアにおいてウマの間でウイルス感染症が流行、多数のウマが死亡した。その後、ウマのトレーナーら2名が感染、肺炎、脳障害を併発して1名が死亡した。オーストラリア全域に棲むオオコウモリが自然宿主と推定される。
しかし、オーストラリアへの通常旅行者は、まったく心配する必要はありません。
7 E型肝炎ウイルス:1999年 7月
現在ウイルスが原因とされる肝炎には、A型、B型、C型、D型、E型、G型等があります。このうちE型肝炎と呼ばれるものは、インドやネパール、それにタイ、インドネシア、フィリピンなどで日本にはないと考えられています。このウイルスによる肝炎は1955年に、インドにて水系感染による患者2~4万人が発生して以来、1986~91年にネパール、インド、中国ウイグル地区、バングラデイシュで数千人~12万人規模の流行があったと報告されています。
A型肝炎と同様、経口感染しますが、潜伏期が平均40日とより長く、罹患年齢がより高く15~40歳に好発し、劇症化しやすく、致命率が1~2%であり、A型の0.1%より高く、とくに妊婦は10~20%に達っします。
旅行者への注意としては、生ものなどを介して口から感染しますので食品はもちろん、水、氷なども注意が必要です。
関連リンク:E型肝炎について
8 サルモネラ・オラニエンブルグ:1999年 6月
4月から乾燥イカ菓子によるサルモネラ食中毒が多発し、5月末までに全国で1,505 人の患者が報告されています。愛知県ではS. Oranienburg とS. Chesterと呼ばれる種類(血清型)のものが分離されています。これらの菌は、昔から知られている菌ですが、S.Oranienburgは国内ではあまり報告が多くなく、腸管から菌が血液中に侵入して菌血症を起こすこともあり、注意が必要です。以下に国内及び海外におけるそれぞれの検出情報を文献からあげてみました。
1. 国内における過去の報告例
愛知県では1995年に1株の S. Oranienburg が分離されている。また、山梨県において1985年4月から94年12月の間に散発下痢患者から分離された1242株のサルモネラの血清型を調べた結果、54の異なる血清型の株が分離され、頻度の高いものから順にS. Enteritidis (39.6%), S. Typhimurium (16.6%), S. Oranienburg (4.8%), S. Hadar (4.6%), S. Litchfield (4.4%)であり、またS. Chester(0.6%)も分離されたことが報告されている。(1)(2)
2. 海外での報告例
論文の発表年代順に並べると以下のようである。
- 1971-1973
- ブラジルにおける検出情報、乳糖分解サルモネラ(3)
- 1977
- アメリカ、河川・湖水(4)
- 1978
- アルジェリア、卵(5)
- 1979
- アメリカ(南カリフォルニア)、アザラシ(6)
- 1979-1981
- アルゼンチンにおける検出情報(7):3,665株のサルモネラが検出され、主な菌の種類はティフィムリウムであったが、その他にオラニエンブルグ、ダーバイ、パナマ、アゴナ、アナトウム、ニューポート、ブレーデニイ、モンテビデオ、などが分離された。
- 1980
- インドネシア、ヒト(8):ジャカルタの健康者464名中39名(8.4%)から分離された。
- 1980
- インド、ヒト(9)
- 1980
- ソーセージ(10):ブルガリア
- 1981
- シンガポール(11):小児から多剤耐性菌が分離された。
- 1981
- アルゼンチン(12):集団事例から16.7%、散発事例から6.2%の割合で分離。
- 1982
- インド、保育器内での新生児感染(13)
- 1982
- インド、院内感染(14)
- 1982
- ノルウェー、食中毒(15)
- 1983
- インド、食中毒(16)
- 1983
- ナイジェリア、9ヶ月の間に下痢症患者994名から9株分離。(18)
- 1983
- トルコで初めて分離。(19)
- 1984
- ノルウェー、黒コショウ(20)
- 1987
- ポーランド、乳糖分解サルモネラ(21)
- 1992
- アメリカ、チーズ(22)
- 1998
- オーストラリア、アイスクリーム
- 1978
- レバノン、骨粉、肉粉、魚粉から分離。(23)
- 1984
- アメリカ(バーモント)、ローストビーフ(24)
- 1982-1986
- インドにおける検出情報(25)
